类风湿关节炎
正确答案:
类风湿关节炎(RA)是一种以周围关节骨质损害为特征的全身性自身免疫性疾病。除关节损害外,心、肺、神经系统等器官或组织也可受累。
【病因及发病机制】
1.病因 本病的确切病因尚未完全阐明。有证据表明可能与遗传、感染及神经内分泌因素有关,在多种因素综合作用下诱发疾病。
(1)遗传因素 ①流行病学调查显示,RA患者家族患病率远远高于一般人群,说明本病有一定遗传倾向;②分子生物学检测发现,RA患者中的HLA-DR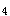 阳性率明显高于正常人群,且其表达量与病情严重程度成正比。新近发现HLA-DR
阳性率明显高于正常人群,且其表达量与病情严重程度成正比。新近发现HLA-DR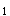 也与RA发病有关。
也与RA发病有关。
(2)感染因素 ①部分感染性疾病,如莱姆病,有RA表现;②某些反应性关节炎患者滑膜内检测出有微生物抗原存在;③部分RA患者血中抗EBV抗体增高,且可与关节滑膜中的蛋白分子发生交叉免疫反应。
(3)神经内分泌因素 ①女性患者月经前雌激素水平增高时,症状加重,月经后症状减轻。口服避孕药也可缓解病情。②RA患者在不良精神因素刺激后,容易导致症状复发或病情加重。
2.发病机制 RA的始动机制至今仍不清楚。目前主要有以下几种假说。
(1)分子模拟学说 感染的外来抗原与人体骨、关节组织的某种自身成分在分子结构或抗原性上相似。机体对外来抗原产生免疫反应后,也与自身成分发生交叉反应,而导致RA。
(2)HLA-DR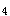 分子异常表达学说 HLA-DR
分子异常表达学说 HLA-DR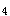 分子属MHCⅡ类抗原,在活化T淋巴细胞过程中起关键作用。RA患者的滑膜细胞有高度HLA-DR
分子属MHCⅡ类抗原,在活化T淋巴细胞过程中起关键作用。RA患者的滑膜细胞有高度HLA-DR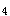 分子表达,且所有RA患者的HLA-DR
分子表达,且所有RA患者的HLA-DR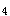 分子在B链第三高变区都有一段相同的氨基酸序列,称为类风湿关节炎易感序列,故推测HLA-DR
分子在B链第三高变区都有一段相同的氨基酸序列,称为类风湿关节炎易感序列,故推测HLA-DR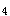 分子的异常表达与RA免疫发病机制有关。
分子的异常表达与RA免疫发病机制有关。
(3)IgG糖基化缺陷学说 IgG糖基化发生于每条γ链的CH 区,在类风湿关节炎患者体内,由于β-半乳糖转化酶的活性降低,造成IgG的唾液酸半乳糖低聚糖减少。由于CH
区,在类风湿关节炎患者体内,由于β-半乳糖转化酶的活性降低,造成IgG的唾液酸半乳糖低聚糖减少。由于CH 区位于IgG分子的FC段,与IgG的抗原性有关,故推测。IgG糖基化缺陷可能引起IgG的抗原性改变,使之成为自身抗原,诱导自身免疫反应产生抗IgG抗体,即类风湿因子。
区位于IgG分子的FC段,与IgG的抗原性有关,故推测。IgG糖基化缺陷可能引起IgG的抗原性改变,使之成为自身抗原,诱导自身免疫反应产生抗IgG抗体,即类风湿因子。
上述自身免疫反应建立之后,可通过IgG-RF免疫复合物在滑膜沉积,激活单核-巨噬细胞(包括A型滑膜细胞),再活化CD T淋巴细胞,也可由抗原直接致敏CD
T淋巴细胞,也可由抗原直接致敏CD T淋巴细胞。两类细胞通过分泌TNF、IL-1促使成纤维细胞(包括B型滑膜细胞)、软骨细胞及单核-巨噬细胞本身分泌前列腺素和金属蛋白酶类(含胶原酶和蛋白多糖酶等),增强炎症反应,降解软骨胶原和蛋白多糖,是造成关节骨质破坏的重要原因。
T淋巴细胞。两类细胞通过分泌TNF、IL-1促使成纤维细胞(包括B型滑膜细胞)、软骨细胞及单核-巨噬细胞本身分泌前列腺素和金属蛋白酶类(含胶原酶和蛋白多糖酶等),增强炎症反应,降解软骨胶原和蛋白多糖,是造成关节骨质破坏的重要原因。
【临床表现】
任何年龄均可发病,但好发于35~50岁,女性患者多见。60%~70%患者以缓慢、隐袭方式发病,初发病时可能一两个小关节受累,以后逐步发展为对称性多关节炎。受累关节以腕关节、掌指关节和近端指间关节最常见,其次为足、膝、踝、肘、肩、颈、颞颌及髋关节。少数患者可因感染、创伤、过度劳累等刺激,于数日内急性发病,除关节表现外,常伴有发热、全身不适,以及肺、心、神经系统和骨髓等内脏受累表现。
1.关节表现
(1)晨僵 此症见于95%以上患者,经夜间休息后,晨起时受累关节出现较长时间的僵硬、胶着样感觉,一般持续1小时以上。其持续时间长短反映滑膜炎症的严重程度。
(2)疼痛 疼痛是出现最早的症状。疼痛关节常伴有压痛。
(3)肿胀 多因滑膜急性炎症充血、水肿、关节腔渗液,或慢性炎症滑膜增厚所致。
(4)关节畸形 多见于较晚期患者,可为关节骨质破坏造成的纤维性强直或骨强直,也可为关节周围肌腱、韧带受损,肌肉痉挛或萎缩,致使关节不能保持正常位置,而出现的关节脱位或半脱位。常见的有手指关节的尺侧偏斜、鹅颈样畸形,跖趾关节爪样畸形,足外翻畸形等。
(5)关节功能障碍 美国风湿病学会将其分为四级:①Ⅰ级:能照常进行日常生活和工作;②Ⅱ级:能生活自理,并参加一定工作,但活动受限;③Ⅲ级:仅能生活自理,不能参加工作和其他活动;④Ⅳ级:生活不能自理。
2.关节外表现
(1)类风湿结节 15%~30%患者在关节的隆突部位,如上肢的鹰嘴突、腕部及下肢的踝部出现皮下小结,坚硬如橡皮,称为类风湿结节。常提示疾病处于活动阶段。
(2)肺 约30%患者可表现为肺间质病变、胸膜炎及肺结节样改变。多伴有咳嗽、气短症状,并有X线片异常改变。
(3)心脏 可伴发心包炎、心肌炎和心内膜炎。通过超声心动图检查可发现约30%患者有心包积液,但多无临床症状。极少数患者出现心包填塞。
(4)神经系统 除因类风湿血管炎和类风湿结节造成脑脊髓实质及周围神经病变外,还可因颈椎脱位造成脊髓、脊神经根以及椎动脉受压,引发相应的临床症状、体征,故神经系统表现复杂多样。
(5)其他 可伴有贫血以及干燥性角膜炎等干燥综合征表现。
【实验室及其他检查】
1.血象 有轻度至中度贫血。活动期血小板可增高,白细胞总数及分类大多正常。部分患者可见全细胞减少。
2.血沉和C反应蛋白 有助于判断类风湿关节炎活动程度。活动期血沉增快,C反应蛋白升高,经治疗缓解后下降。
3.类风湿因子(RF) RF是抗人IgG分子的自身抗体,可分为IgM型、IgG型、IgA型、IgE型。临床上常规检测的RF为IgM型,阳性率为70%~80%,且其滴度与疾病的活动性和严重性成正比。但RF也可见于红斑狼疮、硬皮病、混合结缔组织病等其他结缔组织病。甚至1%~5%的正常人也可出现低滴度RF。对疑似类风湿关节炎而确定诊断困难的患者,可检测IgG型、IgA型和IgE型RF协助诊断。
4.关节影像学检查
(1)X线摄片 X线摄片对疾病的诊断、关节病变分期均很重要。临床常规选双手指及腕关节或再加双足摄片检查。美国风湿病学会将骨损害的X线表现分为四期:①Ⅰ期:可见关节周围软组织肿胀或关节端骨质疏松;②Ⅱ期:可见关节间隙狭窄;③Ⅲ期:可见关节面出现虫蚀样破坏;③Ⅳ期:可见关节脱位或半脱位或关节强直(纤维性强直或骨性强直)。
(2)CT和磁共振成像(MRI) CT有助于发现早期骨侵蚀和关节脱位等改变,常用于颈椎环枢关节检查。MRI有助于发现关节内透明软骨、滑膜、肌腱、韧带和脊髓病变。
5.关节滑液 正常人关节腔内滑液不超过3.5ml,类风湿关节炎时滑液增多,微浑浊,黏稠度降低,含糖量低于血糖。滑液中白细胞升高,一般为(5~50)×10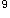 /L,中性粒细胞>50%。
/L,中性粒细胞>50%。
6.类风湿结节和滑膜活检 典型病理改变有助于对疑难病例的确定诊断。
【诊断与鉴别诊断】
1.诊断 按美国风湿病学会1987年修订的分类标准,共七项:①晨僵持续至少1小时(≥6周);②3组或3组以上关节肿(≥6周);③腕关节或掌指关节或近端指间关节肿(≥6周);④对称性关节肿(≥6周);⑤类风湿皮下结节;⑥手X线片改变(至少有关节端骨质疏松和关节间隙狭窄);⑦类风湿因子阳性(滴度>1:32)。
上述七项中,符合四项即可诊断为类风湿关节炎。
2.鉴别诊断
(1)风湿性关节炎 须与初发病RA患者鉴别。本病有以下特点:①多见于青少年;②一般起病急,有咽痛,发热,白细胞增高;③四肢大关节游走性红肿疼痛,很少出现关节畸形;④常伴发心脏炎;⑤血清抗"O"阳性,而RF阴性。
(2)骨关节炎 本病特点:①发病年龄多在50岁以上;②主要累及膝、髋和远端指间关节;③关节活动后疼痛加重,经休息后明显减轻;④血沉正常,RF阴性;⑤X线显示关节边缘呈唇样骨质增生或骨疣形成。
(3)强直性脊椎炎 主要侵犯脊柱,但周围关节也可受累。本病特点:①男性多见;②主要侵犯骶髎关节及脊柱,并有典型X线改变;③90%~95%患者HLA-B 阳性;④RF为阴性。
阳性;④RF为阴性。
(4)系统性红斑狼疮
(5)痛风
【治疗】
本病治疗的目的是:①缓解关节症状,减轻患者痛苦;②控制疾病进展,阻止关节损害进一步加重;③改善关节功能,提高患者生活质量。
1.一般治疗 包括营养支持,适度的休息与锻炼,调节不良情绪,配合适当理疗等。
2.药物治疗
(1)非甾体抗炎药(NSAIDs) 此类药物起效较快,品种较多,其作用机制主要是抑制环氧化酶(COX),减少花生四烯酸代谢生成的致炎性前列腺素而起消炎止痛作用。由于同时抑制胃黏膜合成生理性前列腺素,所以常有胃肠道不良反应,严重者可致出血、穿孔。临床使用时宜合用保护胃黏膜药物。常用NSAIDs类药物有布洛芬、萘普生、扶他林、奇诺力等。
NSAIDs类药物不宜联合应用,一种药物服用两周以上,疗效仍不明显者,可改用另一同类药物。
(2)慢作用抗风湿药(SAARD) 本类药物不如NSAIDs类药物起效快,一般需较长时间才能见效,故患者一旦确诊为类风湿关节炎,应尽早使用。但本类药物毒副反应大,主要表现为胃肠道反应,骨髓造血抑制,心、肝、肾等内脏损害。应密切观察,定期进行实验室检查。发现毒副反应,应立即停药或减量,并进行相应的治疗处理。
1)甲氨蝶呤(MTX):常用剂量7.5~20mg,每周1次,口服(1天内服完),或静脉注射或肌肉注射。疗程至少半年。
2)柳氮磺胺吡啶(SSZ):常用剂量为每天1.5~3.0g,分2次服用。宜从小剂量(每天500mg)开始。对磺胺过敏者禁用。
3)金制剂(gold salt):分注射、口服两种剂型。常用注射剂为硫代苹果酸金钠,每周肌肉注射1次,从小剂量开始,逐渐增至50mg,起效后注射间隔时间可延长。口服制剂为金诺芬,每天剂量6mg,分2次服,3个月后起效,不良反应较少。适于早期或轻型患者。
4)青霉胺(DP):开始剂量125mg,每天2~3次,如无不良反应,则每2~4周后剂量加倍,每天剂量可达500~750mg。用药过程中如症状有改善,可改用小量维持,疗程约1年。该药毒副作用较多,剂量大时尤需密切观察。
本类药物还有环磷酰胺(CTX)、硫唑嘌呤(AZA)、环孢素等。临床选用具体药物时,应注意药物的半衰期,并结合患者具体情况,如肝、肾功能是否正常,有无其他严重疾病等,综合考虑确定。用药方法应注意个体化。一般宜从小剂量开始,逐步加量。
(3)肾上腺皮质激素 对一般RA患者,不宜作为常规治疗。因长期使用易引起水盐代谢及三大物质代谢紊乱,甚至严重感染。对于初发关节炎症状明显,经NSAIDs类抗炎治疗效果不好,而慢作用抗风湿药尚未起效者,可加用泼尼松10mg/d,症状缓解后逐步减量、撤药。当急性发作期伴发热及心、肺、脑等关节外组织器官损害症状时,可加用泼尼松50mg/d,如连续治疗2天症状无明显好转,可再加大剂量,症状缓解后逐步减量,至最小量维持。
(4)雷公藤总苷 为中药制剂,具有清热解毒、祛风除湿功效。体外实验证明能减少B淋巴细胞产生IgM和IgM型RF。对轻、中度患者疗效较好。每天剂量30~60mg,分3次服,病情缓解后逐步减量。本药长期使用对性腺有一定毒性,未婚未育患者慎用。
(5)其他药物 包括多种生物制剂,如Ⅱ型胶原、转移因子、胸腺素、抗细胞因子抗体等。
3.手术治疗 急性期采用滑膜切除术,可使病情得到一定缓解,但容易复发。晚期患者关节畸形,失去功能的,可采用关节成形术,或关节置换术,改善关节功能。
【病因及发病机制】
1.病因 本病的确切病因尚未完全阐明。有证据表明可能与遗传、感染及神经内分泌因素有关,在多种因素综合作用下诱发疾病。
(1)遗传因素 ①流行病学调查显示,RA患者家族患病率远远高于一般人群,说明本病有一定遗传倾向;②分子生物学检测发现,RA患者中的HLA-DR
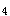 阳性率明显高于正常人群,且其表达量与病情严重程度成正比。新近发现HLA-DR
阳性率明显高于正常人群,且其表达量与病情严重程度成正比。新近发现HLA-DR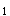 也与RA发病有关。
也与RA发病有关。(2)感染因素 ①部分感染性疾病,如莱姆病,有RA表现;②某些反应性关节炎患者滑膜内检测出有微生物抗原存在;③部分RA患者血中抗EBV抗体增高,且可与关节滑膜中的蛋白分子发生交叉免疫反应。
(3)神经内分泌因素 ①女性患者月经前雌激素水平增高时,症状加重,月经后症状减轻。口服避孕药也可缓解病情。②RA患者在不良精神因素刺激后,容易导致症状复发或病情加重。
2.发病机制 RA的始动机制至今仍不清楚。目前主要有以下几种假说。
(1)分子模拟学说 感染的外来抗原与人体骨、关节组织的某种自身成分在分子结构或抗原性上相似。机体对外来抗原产生免疫反应后,也与自身成分发生交叉反应,而导致RA。
(2)HLA-DR
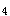 分子异常表达学说 HLA-DR
分子异常表达学说 HLA-DR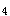 分子属MHCⅡ类抗原,在活化T淋巴细胞过程中起关键作用。RA患者的滑膜细胞有高度HLA-DR
分子属MHCⅡ类抗原,在活化T淋巴细胞过程中起关键作用。RA患者的滑膜细胞有高度HLA-DR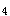 分子表达,且所有RA患者的HLA-DR
分子表达,且所有RA患者的HLA-DR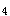 分子在B链第三高变区都有一段相同的氨基酸序列,称为类风湿关节炎易感序列,故推测HLA-DR
分子在B链第三高变区都有一段相同的氨基酸序列,称为类风湿关节炎易感序列,故推测HLA-DR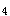 分子的异常表达与RA免疫发病机制有关。
分子的异常表达与RA免疫发病机制有关。(3)IgG糖基化缺陷学说 IgG糖基化发生于每条γ链的CH
 区,在类风湿关节炎患者体内,由于β-半乳糖转化酶的活性降低,造成IgG的唾液酸半乳糖低聚糖减少。由于CH
区,在类风湿关节炎患者体内,由于β-半乳糖转化酶的活性降低,造成IgG的唾液酸半乳糖低聚糖减少。由于CH 区位于IgG分子的FC段,与IgG的抗原性有关,故推测。IgG糖基化缺陷可能引起IgG的抗原性改变,使之成为自身抗原,诱导自身免疫反应产生抗IgG抗体,即类风湿因子。
区位于IgG分子的FC段,与IgG的抗原性有关,故推测。IgG糖基化缺陷可能引起IgG的抗原性改变,使之成为自身抗原,诱导自身免疫反应产生抗IgG抗体,即类风湿因子。上述自身免疫反应建立之后,可通过IgG-RF免疫复合物在滑膜沉积,激活单核-巨噬细胞(包括A型滑膜细胞),再活化CD
 T淋巴细胞,也可由抗原直接致敏CD
T淋巴细胞,也可由抗原直接致敏CD T淋巴细胞。两类细胞通过分泌TNF、IL-1促使成纤维细胞(包括B型滑膜细胞)、软骨细胞及单核-巨噬细胞本身分泌前列腺素和金属蛋白酶类(含胶原酶和蛋白多糖酶等),增强炎症反应,降解软骨胶原和蛋白多糖,是造成关节骨质破坏的重要原因。
T淋巴细胞。两类细胞通过分泌TNF、IL-1促使成纤维细胞(包括B型滑膜细胞)、软骨细胞及单核-巨噬细胞本身分泌前列腺素和金属蛋白酶类(含胶原酶和蛋白多糖酶等),增强炎症反应,降解软骨胶原和蛋白多糖,是造成关节骨质破坏的重要原因。【临床表现】
任何年龄均可发病,但好发于35~50岁,女性患者多见。60%~70%患者以缓慢、隐袭方式发病,初发病时可能一两个小关节受累,以后逐步发展为对称性多关节炎。受累关节以腕关节、掌指关节和近端指间关节最常见,其次为足、膝、踝、肘、肩、颈、颞颌及髋关节。少数患者可因感染、创伤、过度劳累等刺激,于数日内急性发病,除关节表现外,常伴有发热、全身不适,以及肺、心、神经系统和骨髓等内脏受累表现。
1.关节表现
(1)晨僵 此症见于95%以上患者,经夜间休息后,晨起时受累关节出现较长时间的僵硬、胶着样感觉,一般持续1小时以上。其持续时间长短反映滑膜炎症的严重程度。
(2)疼痛 疼痛是出现最早的症状。疼痛关节常伴有压痛。
(3)肿胀 多因滑膜急性炎症充血、水肿、关节腔渗液,或慢性炎症滑膜增厚所致。
(4)关节畸形 多见于较晚期患者,可为关节骨质破坏造成的纤维性强直或骨强直,也可为关节周围肌腱、韧带受损,肌肉痉挛或萎缩,致使关节不能保持正常位置,而出现的关节脱位或半脱位。常见的有手指关节的尺侧偏斜、鹅颈样畸形,跖趾关节爪样畸形,足外翻畸形等。
(5)关节功能障碍 美国风湿病学会将其分为四级:①Ⅰ级:能照常进行日常生活和工作;②Ⅱ级:能生活自理,并参加一定工作,但活动受限;③Ⅲ级:仅能生活自理,不能参加工作和其他活动;④Ⅳ级:生活不能自理。
2.关节外表现
(1)类风湿结节 15%~30%患者在关节的隆突部位,如上肢的鹰嘴突、腕部及下肢的踝部出现皮下小结,坚硬如橡皮,称为类风湿结节。常提示疾病处于活动阶段。
(2)肺 约30%患者可表现为肺间质病变、胸膜炎及肺结节样改变。多伴有咳嗽、气短症状,并有X线片异常改变。
(3)心脏 可伴发心包炎、心肌炎和心内膜炎。通过超声心动图检查可发现约30%患者有心包积液,但多无临床症状。极少数患者出现心包填塞。
(4)神经系统 除因类风湿血管炎和类风湿结节造成脑脊髓实质及周围神经病变外,还可因颈椎脱位造成脊髓、脊神经根以及椎动脉受压,引发相应的临床症状、体征,故神经系统表现复杂多样。
(5)其他 可伴有贫血以及干燥性角膜炎等干燥综合征表现。
【实验室及其他检查】
1.血象 有轻度至中度贫血。活动期血小板可增高,白细胞总数及分类大多正常。部分患者可见全细胞减少。
2.血沉和C反应蛋白 有助于判断类风湿关节炎活动程度。活动期血沉增快,C反应蛋白升高,经治疗缓解后下降。
3.类风湿因子(RF) RF是抗人IgG分子的自身抗体,可分为IgM型、IgG型、IgA型、IgE型。临床上常规检测的RF为IgM型,阳性率为70%~80%,且其滴度与疾病的活动性和严重性成正比。但RF也可见于红斑狼疮、硬皮病、混合结缔组织病等其他结缔组织病。甚至1%~5%的正常人也可出现低滴度RF。对疑似类风湿关节炎而确定诊断困难的患者,可检测IgG型、IgA型和IgE型RF协助诊断。
4.关节影像学检查
(1)X线摄片 X线摄片对疾病的诊断、关节病变分期均很重要。临床常规选双手指及腕关节或再加双足摄片检查。美国风湿病学会将骨损害的X线表现分为四期:①Ⅰ期:可见关节周围软组织肿胀或关节端骨质疏松;②Ⅱ期:可见关节间隙狭窄;③Ⅲ期:可见关节面出现虫蚀样破坏;③Ⅳ期:可见关节脱位或半脱位或关节强直(纤维性强直或骨性强直)。
(2)CT和磁共振成像(MRI) CT有助于发现早期骨侵蚀和关节脱位等改变,常用于颈椎环枢关节检查。MRI有助于发现关节内透明软骨、滑膜、肌腱、韧带和脊髓病变。
5.关节滑液 正常人关节腔内滑液不超过3.5ml,类风湿关节炎时滑液增多,微浑浊,黏稠度降低,含糖量低于血糖。滑液中白细胞升高,一般为(5~50)×10
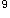 /L,中性粒细胞>50%。
/L,中性粒细胞>50%。6.类风湿结节和滑膜活检 典型病理改变有助于对疑难病例的确定诊断。
【诊断与鉴别诊断】
1.诊断 按美国风湿病学会1987年修订的分类标准,共七项:①晨僵持续至少1小时(≥6周);②3组或3组以上关节肿(≥6周);③腕关节或掌指关节或近端指间关节肿(≥6周);④对称性关节肿(≥6周);⑤类风湿皮下结节;⑥手X线片改变(至少有关节端骨质疏松和关节间隙狭窄);⑦类风湿因子阳性(滴度>1:32)。
上述七项中,符合四项即可诊断为类风湿关节炎。
2.鉴别诊断
(1)风湿性关节炎 须与初发病RA患者鉴别。本病有以下特点:①多见于青少年;②一般起病急,有咽痛,发热,白细胞增高;③四肢大关节游走性红肿疼痛,很少出现关节畸形;④常伴发心脏炎;⑤血清抗"O"阳性,而RF阴性。
(2)骨关节炎 本病特点:①发病年龄多在50岁以上;②主要累及膝、髋和远端指间关节;③关节活动后疼痛加重,经休息后明显减轻;④血沉正常,RF阴性;⑤X线显示关节边缘呈唇样骨质增生或骨疣形成。
(3)强直性脊椎炎 主要侵犯脊柱,但周围关节也可受累。本病特点:①男性多见;②主要侵犯骶髎关节及脊柱,并有典型X线改变;③90%~95%患者HLA-B
 阳性;④RF为阴性。
阳性;④RF为阴性。(4)系统性红斑狼疮
(5)痛风
【治疗】
本病治疗的目的是:①缓解关节症状,减轻患者痛苦;②控制疾病进展,阻止关节损害进一步加重;③改善关节功能,提高患者生活质量。
1.一般治疗 包括营养支持,适度的休息与锻炼,调节不良情绪,配合适当理疗等。
2.药物治疗
(1)非甾体抗炎药(NSAIDs) 此类药物起效较快,品种较多,其作用机制主要是抑制环氧化酶(COX),减少花生四烯酸代谢生成的致炎性前列腺素而起消炎止痛作用。由于同时抑制胃黏膜合成生理性前列腺素,所以常有胃肠道不良反应,严重者可致出血、穿孔。临床使用时宜合用保护胃黏膜药物。常用NSAIDs类药物有布洛芬、萘普生、扶他林、奇诺力等。
NSAIDs类药物不宜联合应用,一种药物服用两周以上,疗效仍不明显者,可改用另一同类药物。
(2)慢作用抗风湿药(SAARD) 本类药物不如NSAIDs类药物起效快,一般需较长时间才能见效,故患者一旦确诊为类风湿关节炎,应尽早使用。但本类药物毒副反应大,主要表现为胃肠道反应,骨髓造血抑制,心、肝、肾等内脏损害。应密切观察,定期进行实验室检查。发现毒副反应,应立即停药或减量,并进行相应的治疗处理。
1)甲氨蝶呤(MTX):常用剂量7.5~20mg,每周1次,口服(1天内服完),或静脉注射或肌肉注射。疗程至少半年。
2)柳氮磺胺吡啶(SSZ):常用剂量为每天1.5~3.0g,分2次服用。宜从小剂量(每天500mg)开始。对磺胺过敏者禁用。
3)金制剂(gold salt):分注射、口服两种剂型。常用注射剂为硫代苹果酸金钠,每周肌肉注射1次,从小剂量开始,逐渐增至50mg,起效后注射间隔时间可延长。口服制剂为金诺芬,每天剂量6mg,分2次服,3个月后起效,不良反应较少。适于早期或轻型患者。
4)青霉胺(DP):开始剂量125mg,每天2~3次,如无不良反应,则每2~4周后剂量加倍,每天剂量可达500~750mg。用药过程中如症状有改善,可改用小量维持,疗程约1年。该药毒副作用较多,剂量大时尤需密切观察。
本类药物还有环磷酰胺(CTX)、硫唑嘌呤(AZA)、环孢素等。临床选用具体药物时,应注意药物的半衰期,并结合患者具体情况,如肝、肾功能是否正常,有无其他严重疾病等,综合考虑确定。用药方法应注意个体化。一般宜从小剂量开始,逐步加量。
(3)肾上腺皮质激素 对一般RA患者,不宜作为常规治疗。因长期使用易引起水盐代谢及三大物质代谢紊乱,甚至严重感染。对于初发关节炎症状明显,经NSAIDs类抗炎治疗效果不好,而慢作用抗风湿药尚未起效者,可加用泼尼松10mg/d,症状缓解后逐步减量、撤药。当急性发作期伴发热及心、肺、脑等关节外组织器官损害症状时,可加用泼尼松50mg/d,如连续治疗2天症状无明显好转,可再加大剂量,症状缓解后逐步减量,至最小量维持。
(4)雷公藤总苷 为中药制剂,具有清热解毒、祛风除湿功效。体外实验证明能减少B淋巴细胞产生IgM和IgM型RF。对轻、中度患者疗效较好。每天剂量30~60mg,分3次服,病情缓解后逐步减量。本药长期使用对性腺有一定毒性,未婚未育患者慎用。
(5)其他药物 包括多种生物制剂,如Ⅱ型胶原、转移因子、胸腺素、抗细胞因子抗体等。
3.手术治疗 急性期采用滑膜切除术,可使病情得到一定缓解,但容易复发。晚期患者关节畸形,失去功能的,可采用关节成形术,或关节置换术,改善关节功能。
